Körperinterne Aufrüstung für T-Zellen
Larissa Tetsch
Langen: Gentechnisch veränderte T-Zellen erkennen Krebszellen anhand eines spezifischen Antigens und töten sie. Zukünftig könnten solche Zellen direkt im Patienten hergestellt werden.
Im Kampf gegen Krebs hat der Mensch in den letzten Jahren deutlich aufgerüstet. Besonders viel versprechend sind genetisch veränderte T-Zellen, die einen sogenannten chimären Antigenrezeptor (CAR) tragen, mit dem sie mit hoher Empfindlichkeit Antigene erkennen, die auf Krebszellen exprimiert werden. Die chimären Antigenrezeptoren besitzen eine Antigenbindedomäne, die in der Regel aus einer Antikörperkette und zwei intrazellulären Signaldomänen besteht. Letztere lösen die Vermehrung der CAR-T-Zellen aus, nachdem diese ihr Zielmolekül gebunden haben.
Christian Buchholz, Leiter des Fachgebiets „Molekulare Biotechnologie und Gentherapie“ am Paul-Ehrlich-Institut, Bundesinstitut für Impfstoffe und biomedizinische Arzneimittel, in Langen klingt dementsprechend euphorisch, wenn er über diesen Therapieansatz spricht: „CAR-T-Zellen sind eine ganz neue Klasse von Arzneimitteln. Sie vermehren sich im Patienten, wenn sie ihr Ziel erkannt haben.“
Der chimäre Antigenrezeptor ist eine vereinfachte Variante des sehr komplexen T-Zell-Rezeptors, der Anfang der 1990er Jahre erstmals beschrieben wurde. „So ist der CAR etwa unabhängig vom HLA-System (HLA = Humanes Leukozytenantigen, Anm. d. Red.), das normalerweise für eine Aktivierung notwendig ist“, erklärt Buchholz. Sinkt die Zahl der Zielzellen durch die Behandlung, geht auch die Zahl der CAR-T-Zellen zurück. Doch manche scheinen über Jahre im funktionsfähigen Zustand im Patienten überdauern zu können. „Das ist eine attraktive Idee“, so Buchholz. „Kehrt der Krebs zurück, können sich diese Zellen vielleicht wieder aktivieren lassen.“
Maßgeschneiderte Therapie
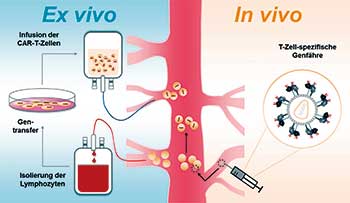
In den letzten Jahren haben mehr als 200 klinische Studien die Wirksamkeit solcher CAR-T-Zellen bewiesen. Zwei entsprechende Therapien, die entartete B-Zellen anhand ihres spezifischen Oberflächenmoleküls CD19 erkennen und daraufhin abtöten, sind seit kurzem in Europa zugelassen. Allerdings sind diese Therapien noch sehr zeitaufwändig und dementsprechend teuer. Immerhin müssen jedem Patienten zuerst eigene T-Zellen entnommen, diese dann ex vivo modifiziert und nach der Vermehrung wieder zugeführt werden. „Allein die Herstellung des Produkts dauert zehn Tage. Dazu kommt die aufwändige Logistik, weil sich die Herstellungsstätten teilweise in den USA befinden“, verdeutlicht der Immunbiologe. „Nach den ersten Zulassungen kommen nun die Patienten, die für eine solche Therapie qualifiziert sind, und wollen behandelt werden. Man muss befürchten, dass der Markt im Moment nicht befriedigt werden kann.“
Eine Möglichkeit, diesen Engpass in der Zukunft zu umgehen, wäre die Verwendung von T-Zellen aus Fremdspendern, bei denen Entnahme und individuelle genetische Modifikation entfallen. „Noch befinden sich diese Ansätze aber in der experimentellen Phase“, schränkt Buchholz ein. „Wie erfolgreich sie sind und wie hoch das Risiko einer Abstoßung der fremden Zellen ist, muss noch geklärt werden.“
Buchholz‘ Team hat einen konsequenteren Weg gewählt, der auch das Risiko einer Abstoßung ausschließt (EMBO Mol Med: e9158). Bei ihrer In-situ-Strategie werden die entsprechenden T-Zellen direkt im Körper des jeweiligen Patienten verändert, so dass nicht nur die Gewinnung, sondern auch die anschließende Transplantation der Zellen entfällt. Die genetische Modifikation geschieht im Prinzip von alleine – irgendwo im Körper der Patienten. „Den Versuchsmäusen wurde der Vektor für die genetische Modifikation in die Schwanzvene injiziert“, erklärt Buchholz. „Ob die CAR-T-Zellen direkt im Blut entstehen, oder erst in der Milz oder den Lymphknoten, können wir im Moment noch nicht sagen.“
Ein Trick diente dazu, die Vektoren mit der Information für den gegen CD19 gerichteten CAR in die Zielzellen – in diesem Fall CD8-positive Lymphozyten (= zytotoxische T-Zellen) – einzubringen. Die Wissenschaftler hatten zuvor lentivirale (von HIV abgeleitete retrovirale) Vektoren mit modifizierten Hüllproteinen von Paramyxoviren ausgestattet (Trends Biotechnol 33: 777-790). Eines davon präsentiert eine Bindedomäne für den CD8-Rezeptor, während das andere nach der Bindung die Aufnahme in die zytotoxische T-Zelle vermittelt.
Menschliche Mäuse
In Mäusen, die menschliche Lymphozyten beherbergten, konnten die Forscher nun erstmalig die in situ-Herstellung von CAR-T-Zellen zeigen. In einem Vorversuch wurden mononukleäre Zellen des peripheren Blutes (PBMC), von denen sich später überwiegend B- und T-Lymphozyten vermehren, in vitro mit den viralen Vektoren transformiert. Daraufhin entstanden wie gewünscht CD8-positive-Zellen mit CAR-T-Rezeptor, die CD19 tragende B-Zellen erkannten und töteten.
Im nächsten Schritt wurde der Vektor Mäusen verabreicht, die menschliche PBMC-Zellen erhalten hatten. Da im Zellgemisch des PBMC nur wenige CD19-exprimierende Zellen enthalten waren, wurde zusätzlich eine B-Lymphom-Zelllinie injiziert. Mäuse, denen der Vektor verabreicht worden war, besaßen anschließend deutlich mehr CD8-positive Zellen als Kontrollmäuse. In der Bauchhöhlenflüssigkeit trugen von diesen 30 bis 50 Prozent den chimären Antigenrezeptor. CD19-positive Zellen fanden sich bei diesen Mäusen im Unterschied zu den Kontrollmäusen weder in der Bauchhöhle, noch in der Milz oder im Blut, was darauf schließen lässt, dass die B-Zellen wie gewünscht getötet worden waren. Zudem scheint die Aktivierung der zytotoxischen T-Zellen sogar ohne die Lymphom-Zelllinie zu funktionieren, wie Buchholz darlegt: „Wir haben primär gesehen, dass unsere CAR-T-Zellen die B-Zellen aus den PBMC angegriffen haben. Wir müssen allerdings im nächsten Schritt noch zeigen, dass die in vivo erzeugten CAR-T-Zellen auch wirklich in der Lage sind, Tumorzellen zu bekämpfen“.
Stürmisches Immunsystem
So weit, so gut. Doch die T-Zellen in diesem Experiment waren bereits aktiviert, da sie nach der Injektion auf das Mausgewebe reagierten. Im natürlichen Zustand befinden sie sich dagegen meist in einem Ruhezustand. Aus diesem Grund wurden im Folgeexperiment Mäuse verwendet, die kurz nach der Geburt menschliche Blutstammzellen, etwa aus Nabelschnurblut, erhalten hatten. Daraus entwickelten sich sowohl CD8- als auch CD19-positive Zellen. Ein Vorteil war, dass die so entstandenen T-Zellen bereits an das Mausgewebe angepasst waren und nicht mehr darauf reagierten. „Durch Zugabe von Interleukin-7 verpassten wir den T-Zellen aber noch einen kleinen Kick in den Zellzyklus“, erläutert Buchholz. „Diese IL-7-Behandlung ist beim Menschen gut etabliert, und die von uns verwendete Dosis ist weit entfernt von dem, was in der klinischen Anwendung üblich ist“.
Von zehn behandelten Mäusen produzierten sieben den gegen CD19 gerichteten Antigenrezeptor. Bei zwei Mäusen lagen 15 Prozent aller CD8-positiven Zellen als CAR-T-Zellen vor. Laut Buchholz ist das ein hoher Wert wie er auch beim klassischen ex vivo-Verfahren erreicht wird. Bei den entsprechenden Mäusen ließen sich keinerlei CD19-positive Zellen mehr nachweisen, aber sie litten an starken Nebenwirkungen. Als Ursache vermuteten die Forscher einen Zytokinsturm (Cytokine Release Syndrome, CRS), wie er auch bei menschlichen Patienten auftreten kann. In der Tat wiesen die Mäuse stark erhöhte Konzentrationen verschiedener Zytokine im Blut auf. In Lunge, Leber und Gehirn waren außerdem T-Lymphozyten eingewandert und hatten dort Entzündungen verursacht. Vielleicht hilft das neue Tiermodell also in Zukunft, die Entstehung eines Zytokinsturms und das Auftreten weiterer Nebenwirkungen bei einer CAR-T-Therapie zu untersuchen. „Zum Glück sind schwere Fälle von CRS bei Patienten sehr selten“, so Buchholz. „Außerdem kann man einen Zytokinsturm recht gut mit dem IL-6-Rezeptor-Antagonisten Tocilizumab behandeln.“
Als nächstes soll nun der chimäre Antigenrezeptor auch in CD4-Zellen eingebracht werden. „Zu den CD4-Zellen gehören nicht nur T-Helferzellen, sondern auch regulatorische T-Zellen. Die Situation ist also sehr komplex, und wir können nicht vorhersagen, was genau passieren wird“, erläutert der Immunbiologe. „Bei den zurzeit für die Behandlung zugelassenen Produkten handelt es sich allerdings immer um ein Gemisch von CD4- und CD8-Zellen.“
Die in situ-Herstellung von CAR-T-Zellen hat viele Vorteile. So sind die viralen Vektoren bereits am Menschen erprobt und leicht zu handhaben. Eine starke T-Zell-Aktivierung ist unnötig und Off-Target-Effekte sind unwahrscheinlich, da CD19 nur auf B-Lymphozyten exprimiert wird. Zwar werden im Rahmen der Behandlung auch gesunde B-Zellen zerstört, doch lassen sich die Nebenwirkungen durch Substitution von Immunglobulinen in den Griff bekommen. Dennoch sind weitere präklinische Studien notwendig, bevor die Methode beim Menschen getestet werden kann: „Zum einen muss überprüft werden, ob in situ-hergestellte CAR-T-Zellen Tumorzellen wirklich genauso gut eliminieren wie ex vivo hergestellte. Dann müssen Großtierversuche durchgeführt werden, um die Ergebnisse von der Maus auf den Menschen übertragen zu können. Hier wird sich zeigen, welche Vektormengen notwendig sind. Eventuell könnte die Dosis des Mausversuchs ausreichen, wenn schon wenige modifizierte Zellen nach Aktivierung stark expandieren. Das würde die Sache sehr vereinfachen.“
Auch der Herstellungsprozess für die Vektoren müsste noch für eine Anwendung am Menschen etabliert werden. Buchholz blickt gespannt auf die weitere Entwicklung: „Auf jeden Fall haben wir hier ein ganz neues Prinzip einer Dosis-Wirksamkeitsbeziehung mit einem Arzneimittel, das sich im Patienten vermehrt.“
Letzte Änderungen: 10.10.2019